脂質異常症とは
脂質異常症は、血液中の脂質(コレステロールや中性脂肪)のバランスが崩れ、一定の基準値から外れてしまう病気です。
血液中の脂質量が増え過ぎる病気として、従来は「高脂血症」と呼ばれていましたが、基準値より少なくても起こるケースがあることから、2007年に「脂質異常症」と名称が改められました。
脂質異常症の多くは自覚症状がないため、健康診断などで数値の異常を指摘されるケースがほとんどです。
しかし、症状がないからといってそのまま放置していると、全身の動脈硬化が進行し、数年~数十年の時を経て、脳や心臓などに深刻な合併症を引き起こすことがあるため、十分注意が必要です。
脂質異常症は、食事や生活習慣などが関係して起こるものが多く、食事や生活スタイルが大きく変化している日本では近年、発症数が増加しています。
2017年に厚生労働省が行った「患者調査*1」によると、国内の脂質異常症の患者数は220万人を超えており、今後も増加することが予想されます。
*1厚生労働省 平成29年度患者調査(傷病分類編)
高齢化が進む日本ですが、病気を予防し、いつまでも元気で過ごすためには、健康な血管を保つことが非常に重要です。
脂質異常症と診断された時は、早期に医師に相談し、生活習慣の見直しや適切な治療で血中の脂質の量をコントロールすることが大切です。
脂質異常症の危険度セルフチェック
脂質異常症の多くは、食事や運動などの生活習慣の影響を大きく受けて発症します。
日頃の食事内容や生活習慣が脂質異常症の発症リスクを上げているかもしれません。まずはご自身の生活をチェックしてみましょう。
いかがでしたか?
チェックに当てはまるものが多い場合には、将来、脂質異常症を発症するリスクが高くなると考えられます。
早いうちに生活を見直し、改善することをおすすめします。
脂質異常症を招くおもな要因
脂質異常症を引き起こす要因には以下のようなものがあります。
高脂肪・高カロリーの食事
乳脂肪分の高いチーズやバター、肉などの動物性脂肪やパーム油などの植物性脂肪には「飽和脂肪酸」が多く含まれており、摂りすぎると血液中のコレステロール量を増やします。
また魚卵(イクラ、たらこなど)や卵黄など、コレステロールを多く含む食品の摂りすぎにも注意が必要です。
暴飲暴食
食べ過ぎや飲み過ぎは中性脂肪を増やします。必要以上に摂ったエネルギーは中性脂肪に代わり、脂肪組織に溜め込まれます。
お菓子や果物、甘いジュースなどの間食の多い方や、遅い時間に夜食をとる習慣がある方なども、中性脂肪が高くなりやすいので注意が必要です。
運動不足
日常の活動量が少ないと、消費されるエネルギーが減り、血中脂質が増えやすくなります。
車での移動やリモートワークの増加など、生活スタイルの変化も運動不足を招く大きな要因になります。
タバコ
タバコは、LDLコレステロールを酸化させて、血管の壁にプラークをできやすくします。
また、血圧を上げる作用もあることから、動脈硬化が進みやすくなります。受動喫煙でも同様のリスクがあるため、注意が必要です。
肥満
肥満の方は、身体に蓄えられている脂肪が多いため、血液中の脂質の濃度も高くなります。
中でも「内臓脂肪型肥満」と言われ、お腹の中に脂肪が溜まるタイプの肥満は、LDLコレステロールや中性脂肪を増やし、HDLコレステロールを減少させるため、注意が必要です。
ストレス
ストレスを抱えている時は、交感神経が優位になり、LDLコレステロールを増やすホルモンが分泌されます。さらに、ストレス発散のために、過食したり、お酒を飲み過ぎたりすることも大きな要因です。
特定の病気や治療のための薬剤
脂質異常症の中には、特定の病気や治療のための薬剤が原因で起こる「続発性脂質異常症」もあります。
続発性脂質異常症は、ホルモンの分泌異常(甲状腺機能低下症、副腎皮質ホルモンの分泌異常)や糖尿病、腎臓病、肝臓病といった病気によって起こるほか、治療に使われるステロイドや経口避妊薬などの薬剤が原因となる場合もあります。
数値の改善には、元となっている病気の治療が必要です。
遺伝
脂質異常症の中には、遺伝的な要因で起こる「家族性高コレステロール血症」もあります。
LDLコレステロールが非常に高く、動脈硬化が早くから進むのが特徴で、30代くらいで心筋梗塞や狭心症などの合併症が起きることもあります。
家族性高コレステロール血症の方の場合、手の甲や膝、肘、アキレス腱などに「黄色腫」と呼ばれるコレステロールが沈着した塊ができたり、黒目のふちに「角膜輪」と呼ばれる白い輪が見られたりするケースがあります。
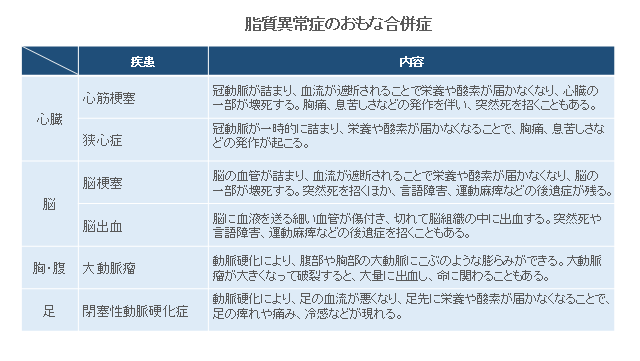
脂質異常症による合併症
脂質異常症は、動脈硬化を引き起こす最大の要因と言われています。
血中の脂質量が多いと、血管の内側の壁には余った脂肪が沈着し、「プラーク(粥腫:脂肪の塊)」が作られます。
脂肪が溜まるにつれてプラークはだんだん大きくなり、表面の膜が薄くなって破れると、今度は破れた部分を補修するための血栓(血液の塊)が作られます。
このような状態を何度も繰り返していると、血管の壁は徐々に厚く・硬くなり、血流が悪化します。傷付いた血管は、長い年月を経てボロボロになり、合併症を引き起こすようになります。
動脈硬化による合併症は、脳の血管で起きると脳卒中になり、心臓の冠動脈で起きると心筋梗塞や狭心症を引き起こすという具合に、発症部位によってさまざまですが、突然死や深刻な後遺障害を残すことが多いため、注意が必要です。
脂質異常症の検査
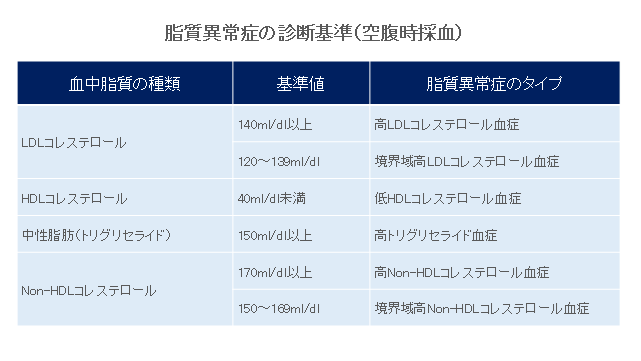
脂質異常症の診断には、血液検査を行います。
採血を行い、血液中に含まれる総コレステロールや、LDLコレステロール、HDLコレステロール、中性脂肪の値をそれぞれ測定します。
コレステロールは1日の中でほとんど変動することはありませんが、中性脂肪は食事の影響を受けることから、原則、検査は、食後10時間以上経過した空腹時に行います。
また、併せて問診を行い、患者さんの体調や持病の有無、肥満度、食事や運動などの生活習慣について詳しくお話を伺いします。
血液検査や問診の結果、動脈硬化が進行し、合併症が疑われる時や、他の生活習慣病を併発している時などは、必要に応じて検査(CTやMRI、超音波検査など)を行う場合もあります。
脂質異常症の治療
脂質異常症の治療は、「原発性」か「続発性」かによって大きく異なるため、ご自身がどのタイプかを知っておくことが大切です。
何らかの病気や薬をきっかけに発症する続発性脂質異常症は、まず原因となる病気の治療を優先して行います。
一方、生活習慣が影響して起こる原発性脂質異常症の場合、いきなり薬物療法を行うのではなく、まず禁煙や節酒とともに食事や運動などの生活習慣の改善を行います。
軽度の場合、生活習慣の見直しを行うことで数値を改善させることが可能ですが、十分な効果が得られない場合などは、並行して薬物療法を行います。
食事療法
肥満の方は、摂取エネルギー*3の制限を行い、適切な体重*4に近付けます。
*3 1日適正エネルギー量(kcal)=標準体重(kg)×25~30(kcal/kg)
*4 適正体重=身長(m)×身長(m)×22
また、脂質の数値を改善するには、摂取する食品の内容に気を付ける必要があります。
LDLコレステロールが高い場合は、動物の脂身などの飽和脂肪酸や卵黄や魚卵などのコレステロールを多く含む食品を減らし、魚などの不飽和脂肪酸を含む食品を積極的に摂るようにしましょう。
中性脂肪が高い方は、過食に気を付け、甘いお菓子ジュースなどの糖質やアルコール摂取を控えることが大切です。
HDLコレステロールが低い場合は、植物油やトランス脂肪酸*5を含む食品の過剰摂取に気を付けましょう。
*5 トランス脂肪酸……脂質を高温で加熱したり、植物油を加工したりした時にできる物質。LDLコレステロールを増やしてHDLコレステロールを減らす作用があり、動脈硬化のリスクを高めることが分かっている。
≪脂質異常症の食事療法のポイント≫
- 薄味の和食を心掛け、朝昼夜の三食を規則正しく食べる。
- よく噛んで、腹八分目を心掛ける。
- カロリーや脂質が高くなりやすい外食を控える。
- コレステロール摂取量は1日300mg以下に抑える。
- 動物性の脂肪(飽和脂肪酸)を減らし、魚(不飽和脂肪酸)の脂を多く摂取する。
- アルコールを1日25g以下に抑える。(参考:ビール中瓶1本、日本酒180ml、焼酎100ml、ワイン200ml程度)
- コレステロールの吸収を抑える食物繊維(野菜、果物、海藻など)の摂取を増やす。
- 清涼飲料水や菓子類などの間食を減らす。
- マーガリン、ショートニング(食用加工油脂の一種)、トランス型不飽和脂肪酸の過剰摂取を控える。
運動療法
運動には中性脂肪を減らし、HDLコレステロールを高める効果があります。
脂質異常症の改善には、少し息が上がる程度(心拍数110~120/分)の有酸素運動(ウォーキング、スロージョギング、サイクリング、水泳など)を、1日30分以上、または週に180分以上行うことが推奨されています。
ただし、患者さんの状態によっては、運動が適さない場合もありますので、医師の指示に従い、無理のないように行いましょう。
薬物療法
生活習慣の改善で十分な効果が得られない場合は薬物治療を併用します。
また、すでに動脈硬化が進行している場合や他の病気(糖尿病など)を併発している場合、家族性高コレステロール血症の方などは、最初から薬物治療が必要になります。
脂質異常症の治療薬は、おもに以下のような種類があります。それぞれ作用が異なるため、患者さんの状態に合わせ、適切な薬を選択します。
これらの薬には、LDLコレステロールや中性脂肪を低下させる効果のほか、動脈硬化を改善し、脳梗塞や心筋梗塞の再発を予防する効果も期待できます。

脂質異常症の予防
脂質異常症を予防するには、前出の食事療法や運動療法の内容を参考にして、規則正しい生活を送るように心がけましょう。
また、脂質異常症は、自覚症状がないまま進行するため、健康なうちから定期的に検診を受け、ご自身の血中脂質の数値の変化を把握しておくことも大切です。
動脈硬化予防のための検査
当院では、いつまでも健康で過ごしていただく「予防医学」の観点から、以下のような検査を行っています。
ご自身の身体の状態を正確に把握することは、脂質異常症をはじめとする生活習慣病の発症を未然に防ぐことに繋がります。
身体の不調を感じられている方はもちろん、将来、動脈硬化や脂質異常症にならないか心配があるという方も、お気軽にご相談ください。
・栄養解析
分子整合栄養医学(オーソモレキュラー)に基づき、採血した血液の成分を詳しく分析し、身体の状態を調べる検査です。
検査結果を基に、不足する栄養素を補うことで、不調の改善や、動脈硬化の予防など、さまざまな効果が期待できます。
検査は保険適用外のため、自費診療となります。(22,000円 税込み)
※検査には、別途、初診料や再診料などの費用が掛かります。ご了承ください。
栄養解析についての詳しい内容は以下のページをご覧ください。
栄養解析
・酸化度(サビつき度)検査
体内で発生する活性酸素は健康な細胞を酸化(サビ)させ、老化や動脈硬化の原因となります。
酸化度検査は、尿の中に排出される「8-OHdG」という物質の値を測定し、活性酸素による酸化度(サビつき度)を調べる検査であり、検査結果を基に、食事や生活の指導も行います。
検査は保険適用外のため、自費診療となります。(10,000円 税込み)
※検査には、別途、初診料や再診料などの費用が掛かります。ご了承ください。
酸化度(サビつき)検査についての詳しい内容は以下のページをご覧ください。
酸化度(サビつき)検査
・糖化度検査
体内のたんぱく質や脂質が糖と結合し、「焦げ付き」を起こすことを「糖化」と言います。
糖化は、肌の老化のおもな要因となるほか、動脈硬化や生活習慣病などを招くこともあります。
糖化度検査は、「最終糖化生成物(AGEs)」というコゲつき物質の蓄積量を測定する検査であり、検査結果を元に、食事や生活の指導も行います。
※検査は保険適用外のため、自費診療となります。(8,800円 税込み)
その他、別途、初診料や再診料などの費用がかかります。ご了承ください。
糖化度検査についての詳しい内容は以下のページをご覧ください。
体内糖化度(コゲつき度)検査
Q&A
脂質異常症の薬は、一生飲み続けなければなりませんか?
脂質異常症では、コレステロールや中性脂肪の値をコントロールする必要があるため、長期間の服薬が必要になる場合が多いですが、食事療法や運動療法により、改善が見られる場合には、お薬を減らしたり、止めたりできる場合もあります。
ただし、自己判断で治療をストップすることは大変危険ですので、医師の指示に従って正しく行うことが重要です。
アクアメディカルクリニック院長、寺田武史医師よりひとこと

LDLは以前「悪玉コレステロール」と言われていましたが、そんなことはありません。
LDLコレステロールは
- 細胞膜の材料
- COQ10の材料
- ステロイドホルモンの材料
- ビタミンDの材料
- 胆汁酸の材料
といった重要な役割があります。
検診で「高LDL血症」と言われた場合、まずお薬を飲む必要があるか、ご相談ください。
LDLは「Low Density Lipoprotein」といって、脂質を運ぶ”たんぱく質の船”みたいなものです。
実は、体が「慢性炎症体質」で、炎症が起きたところの細胞膜を修復しようとして、運び屋LDLが原料となるコレステロールを届けているだけのことなのです。
つまり、本当の原因は「炎症」ということになります。さらに、炎症の原因としては、酸化ストレスや、糖尿病などが考えられるので、コレステロールを一方的に犯人扱いするのは”冤罪”なのです。
コレステロールの80%以上は肝臓で製造されており、食事からのコレステロールは2割以下です。
つまりコレステロールは食事にはほとんど影響されないこともあるということを念頭に置いてください。
逆に、食事から摂取されるコレステロールが増えると、ネガティブフィードバックが働き、肝臓がコレステロール合成を減少させる効果があります。
よく、「脂っこい食事は嫌いで摂っていないんですよねぇ。」という患者さんはこういうことです。その他の上昇理由を考えるべきです。
その他、LDLが上昇する理由には、
- 閉経(エストロゲンの分泌量が減ると、LDLが上昇)
- 甲状腺機能低下症
などがあります。
LDLを低下させたい場合、最初にやるべきなのは、毎日のお食事で水溶性食物繊維を増やすことです。
LDLの行先の8割は胆汁酸です。胆汁がしっかり作られるためには、古い胆汁をしっかり排泄することです。
胆汁は脂肪を吸収するための消化液で、腸管に分泌されます。古くなった胆汁は排泄されますが、腸の動きが悪いと、うまく排泄されません。
結果、新しい胆汁が作られないので、あぶれた原料であるLDLが血中にダブついてきます。LDLの在庫を貯めないようにしっかり腸を動かしてあげなくてはなりません。
LDLが高いと言われた方は、便秘はありませんか?であればそこからの改善が先決です。
LDLコレステロールは高いこと自体が問題ではありません。
もちろん70歳以上である、脳梗塞、心筋梗塞の既往がある、糖尿病がある、高血圧であるといった合併症を抱えてらっしゃる場合は、時としてLDL高値に対して神経質になりますが、実際、高かろうと低かろうと栄養素として「正しく」使えてないことが問題と私は考えています。